
月・水・土
8:30~12:30/13:30~17:30
火・金
9:00~13:00/15:00~19:00

木曜/日曜/祝日
根管治療には様々な治療法や考え方があります。現在主流となっている治療法は、アメリカを中心としたアメリカンエンド、スウェーデンを中心とした北欧式エンドに分かれます。
治療方法に違いはありますが、治療のゴールは根管内の無菌化で共通しており、長期予後をみると北欧式根管治療が最も良いことが分かりました。
そのため当院の院長は、2013~2015年の2年間、スウェーデンイエテボリ大学の根管治療専門医である宮下裕志先生に師事し、北欧式根管治療を学びました。
神経にまで達した重度の虫歯は、抜歯をすれば痛みはすぐに治まります。ですが、だからといって大切な歯を簡単に抜歯するわけにはいきません。なぜなら、歯は1本でもなくなると見た目が悪くなるばかりか、残っている歯の歯並びも変化してしまうのです。ですから、根管治療は歯を残すことを目的とした治療といえます。
根管(歯髄・根尖部の疾患)の診査診断
根管治療の必要度の診断
根管治療の治療方法の選択
一般的にスウェーデンでは根管治療は次のようなステップで診断されます。
日本ではまったくこのようなことは配慮されていない場合が多いです。
まずは、病気があるのかどうか?そしてその程度はどうなのか?ということを過去の治療経験や痛みの経験を問診します。
特に痛みの問診は重要で、普通の歯科医院では、「痛いですか?」「どんなときに痛みますか?」くらいしか聞かれないでしょうが、もっと重要なことはその痛みのタイプです。
多くの場合では強い痛みがある場合に、歯髄(歯の中の神経や血管や細胞組織)を取る治療が行われていますが、これは決して正しい治療選択とは言えません。
特に患者様が「ずきずきするんです」とか言ってしまうと、「神経を取らないといけません」と言われるでしょう。
しかしながら、例えば、非常に強い痛みを訴えるケースでも、詰め物が取れて1週間くらい経ったような場合で、だんだん凍みて痛くなってきたような場合や、詰め物をしてもらってから痛くなってきた場合、とにかく最初は痛くなかったのに急に痛みが出てきたような症例は、まだ、大丈夫な場合が多いです。
痛みの程度により診断できますが、多くは診断ミスで歯髄が取られています。
すなわち、我慢できないような鋭い痛みである場合は、歯の表面に存在する神経線維(Aデルタ線維)が刺激を受けて、痛みが誘発されているので、表面を封鎖するだけで、症状が消えてゆくことが良くあります。
通常歯髄を取らないといけないような症例は、鈍い痛みを訴えている場合の方が多いのです。
これは、歯の奥深い部分に存在する神経線維(C線維)が反応していることを表しますので、深い部分に炎症が広がっていることをあらわすわけです。
よく間違えて治療がされている症例をみるのですが、特に痛みを強く訴える患者様の場合は、本当は歯茎からの痛みが原因であっても神経を取る治療がされていたり、顎からの痛みなのに根管治療がされていたりする場合があります。
とにかく、どんな治療よりも診断が大切で、きちんと診断ができてそれに対して正しく治療が行われていれば、治療した後に同じような痛みが残ることはありません。
根管治療の必要度も虫歯の治療必要度と同様に、病気になっている場合でも、今すぐに治療したほうが良い場合とあわてなくても大丈夫な場合があります。
根の先に病気が見つかった場合でも、多くのケースは痛みはありません。
そのような場合でも、必ず治療が必要な場合もありますし、例えばまだ治療して間もない歯であれば、すぐに治療が必要とされない場合もあります。
少なくとも、患者様に自覚症状があるような場合(痛みがある、膿がでている、違和感がある、噛むと痛い)は治療を行うことをお勧めします。
感染根管治療は、精密な技術が求められる難しい治療ゆえに成功率が低いことはご存知でしょうか。
特に日本は諸外国と比べると治療成功率が低く、治療後の再発率も高くなっています。
治療の成功・不成功の定義は、治療後の根尖部(根の先端部分)にX線透過像がみられないことですが、日本の根管治療歯の半数以上にX線透過像があるという調査結果が発表されています。
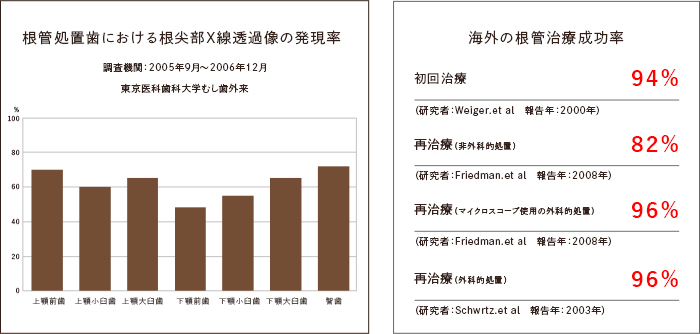
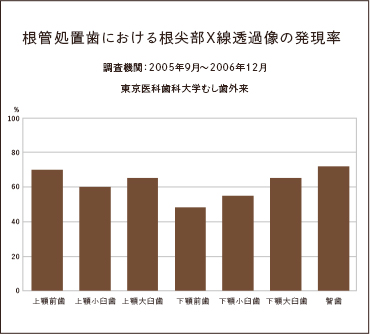

海外の初回治療成功率は80%を超えますが、日本は50%を下回っています。
日本の治療成功率が低い原因は、国の医療費削減の方針によって治療時間が十分に確保できないことや成功率を高める器具や器材が使えないことだと考えています。
日本の歯科治療費は海外と比べてとても安価である代わりに、保険適用範囲には厳格な決まりがありますが、保険適用範囲での治療の結果が上記の治療不成功率に繋がっている現状があります。
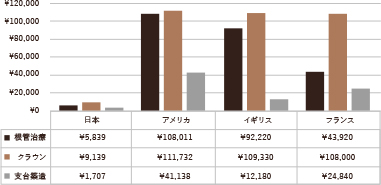
1本の歯の根管治療~被せ物までにかかる治療費の国際比較です。
日本が圧倒的に安価であることがわかりますが、安価=成功率が高い治療とは言えません。
しかし、感染根管治療の器具や材料の改良は進んでいて、それらを使用することで成功率を高めることができます。
当院は治療成功率を上げるために、保険適用範囲外の器具器材を使って感染根管治療を行っています。
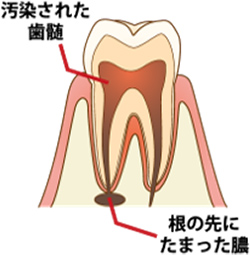
歯の内部の神経(歯髄)がある根管が細菌に感染して腐ってしまった状態を感染根管といいます。
根管は複雑な形状をしており、一人ひとり根の曲がり方も違うため事前の診査診断には通常の2次元レントゲンに加えて歯科用CT(3次元レントゲン)を使用しています。
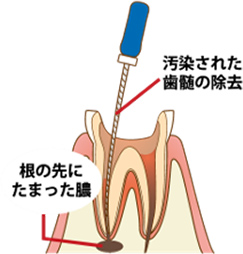
歯の上部(歯冠)を削って根管を露出させて治療に入ります。
このとき、根管内に唾液が入らないようにラバーダムで防湿します。
マイクロスコープで根管内を診て感染部位を特定したり、ニッケルチタンファイルで拡大(感染部位を除去)することで過不足なく、感染部位を除去することを可能にしています。
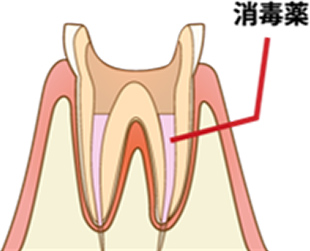
細菌に再感染しないように隙間なく詰め物をします。
ニッケルチタンファイルには専用の詰め物(根充材)があり、根の先端まできっちりと緊密に充填することができます。
ここで隙間ができると細菌の温床になってしまうため、治療後はレントゲンを撮影して状態を確認します。
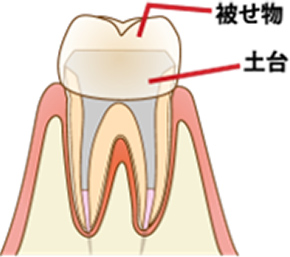
根管治療をして空洞になった歯に土台を入れて被せ物をします。(前歯の場合は被せ物をせずに樹脂で詰める場合もあります)
治療はここで終了して経過観察に入ります。
半年~1年後にデンタル・CT撮影をして根の状態を確認します。
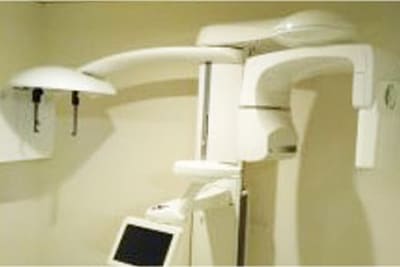
立体的に根管を撮影することで複雑な形状を事前に把握することができ、治療がスムーズに進みます。
根管が複数本ある場合、どの部分に炎症が起きているかを的確に診断します。
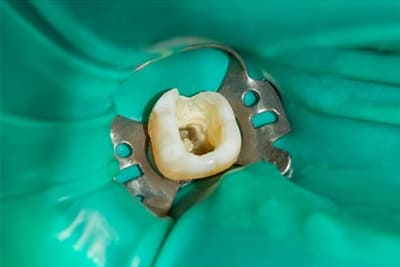
薄いゴム製のカバーを治療する歯にかけます。唾液中の細菌が根管に入らないようにすることで再感染を防ぎ再発のリスクを大幅に下げます。メリットの多い器具ですが保険診療では費用が賄えないため、毎回使用している歯科医は約25%程度に留まっていると言われ、再発率とも関係があると考えられています。

肉眼での治療の数十倍の倍率で治療部位を確認することができる歯科用顕微鏡です。
照明機能にも優れていて治療部位の深部までくっきりと診ることができ、感染部位の削り残しを激減させることができます。 また、小さなヒビ(クラック)なども発見できるため治療の精度が上がります。

根管内の汚染された部分を除去するために使います。保険診療で使用されるステンレス製と比べて、形状記憶と柔軟性・弾性に優れ、湾曲している根に対しても先端まで入り込んで汚染部分を除去します。
このような良質な器具器材を使用して治療を成功率を上げるとともに、治療技術も磨いています。感染根管治療は歯の寿命を左右する重要な治療です。当院は自由診療での感染根管治療を実施しています。
「歯の神経を抜く」と表現するのが抜髄根管治療です。
汚染されてしまっている歯の神経や血管、歯質をキレイに取り除き、洗浄・消毒してから、細菌が入り込まないように薬剤ですき間を埋めて密閉する処置です。
感染根管治療でも根の先に最近が残ってしまってうまく治らない場合には、歯ぐきを切開し、骨を削って外側から感染している歯根にアプローチし、細菌の巣窟となっている根の先端を切除して炎症を治します。
感染根管治療にかかる費用は下記の通りです。
土台の除去やパーフォレーションリペア(穿孔封鎖治療)も費用に含まれますので、歯根の状態によって治療費が加算されることはありません。
※パーフォレーションリペア・・・根管内に開いた穴(パーフォレーション)を塞ぐ治療のこと。
| 前歯 | ¥88,000 |
|---|---|
| 小臼歯 | ¥110,000 |
| 大臼歯 | ¥132,000 |
※料金はすべて税込価格となります。
※初回治療時に手付金として¥10,000(税込)いただいております。
残りは根管充填時にお支払いいただきます。
※根管治療以外の治療費は含まれません。